『清水研医師 インタビュー 医師になるには』
体育の授業や部活でケガをしてしまったとき、感染症に感染してしまったとき、病気になってしまったときなど、いろいろなシーンでお医者さんにお世話になる機会があるよね。身体の不調だけではなく、心のケアをしてくれる先生もいるんだよ。今日は精神科医として働いている、清水研先生にインタビューしてきたよ。
医師 清水研さん
清水先生は日本で一番がんの患者さんをみているがん研有明病院で、精神科医として働いているよ。
自分自身、中学生から高校生のときに悩んでいて辛かったという清水先生。精神科医になれば、同じように苦しんでいる人の手助けができるのではないかと思ったそうだ。
そんな清水先生が、人生で大切にしていることとは!? さっそく動画を見てみよう!
自分自身、中学生から高校生のときに悩んでいて辛かったという清水先生。精神科医になれば、同じように苦しんでいる人の手助けができるのではないかと思ったそうだ。
そんな清水先生が、人生で大切にしていることとは!? さっそく動画を見てみよう!
どうだったかな?自分自身の辛い経験から、いまの仕事につなげている清水先生。めちゃくちゃかっこいいよね!
キミがいま悩んでいることも、いずれ何かの役に立つ日が来るかもしれないよ。
キミがいま悩んでいることも、いずれ何かの役に立つ日が来るかもしれないよ。
清水研先生のプロフィール
1971年生まれ。精神科医・医学博士。
金沢大学卒業後、都立荏原病院での内科研修、国立精神・神経センター武蔵病院、都立豊島病院での一般精神科研修を経て、2003年、国立がんセンター東病院精神腫瘍科レジデント。
以降、一貫してがん患者およびその家族の診療を担当する。
2006年より国立がんセンター(現・国立がん研究センター)中央病院精神腫瘍科に勤務。2012年より同病院精神腫瘍科長。2020年4月より公益財団法人がん研究会有明病院腫瘍精神科部長。日本総合病院精神医学会専門医・指導医。日本精神神経学会専門医・指導医
金沢大学卒業後、都立荏原病院での内科研修、国立精神・神経センター武蔵病院、都立豊島病院での一般精神科研修を経て、2003年、国立がんセンター東病院精神腫瘍科レジデント。
以降、一貫してがん患者およびその家族の診療を担当する。
2006年より国立がんセンター(現・国立がん研究センター)中央病院精神腫瘍科に勤務。2012年より同病院精神腫瘍科長。2020年4月より公益財団法人がん研究会有明病院腫瘍精神科部長。日本総合病院精神医学会専門医・指導医。日本精神神経学会専門医・指導医
清水研先生は書籍もたくさん著している。興味をもったら手に取ってみよう!
「もしも一年後、この世にいないとしたら。」出版社 文響社 (2019/10/11)
「他人の期待に応えない ありのままで生きるレッスン」 出版社 SBクリエイティブ (2020/9/4)
「がんで不安なあなたに読んでほしい。 自分らしく生きるためのQ&A」 出版社 ビジネス社 (2020/4/18)
「もしも一年後、この世にいないとしたら。」出版社 文響社 (2019/10/11)
「他人の期待に応えない ありのままで生きるレッスン」 出版社 SBクリエイティブ (2020/9/4)
「がんで不安なあなたに読んでほしい。 自分らしく生きるためのQ&A」 出版社 ビジネス社 (2020/4/18)
医療はさまざまなメディカルスタッフが協力するチーム医療として成り立っている
チーム医療とは、一人の患者に複数のメディカルスタッフ(医療専門職)が連携して、治療やケアに当たること。
病院では、さまざまな職種のメディカルスタッフが働いていて、こうした異なる職種のメディカルスタッフが連携・協働し、それぞれの専門スキルを発揮することで、入院中や外来通院中の患者の生活の質(QOL)の維持・向上、患者の人生観を尊重した療養の実現をサポートしているんだ。
ここではその一部を紹介しよう。
病院では、さまざまな職種のメディカルスタッフが働いていて、こうした異なる職種のメディカルスタッフが連携・協働し、それぞれの専門スキルを発揮することで、入院中や外来通院中の患者の生活の質(QOL)の維持・向上、患者の人生観を尊重した療養の実現をサポートしているんだ。
ここではその一部を紹介しよう。
医師

医師になるには大変 だが人の人生に関わるやりがいがある職業
医師の仕事は治療や研究で人の命を守ること。
病気やけがを治すための治療や研究をします。
人の命を守るために、病気やけがを治療したり、治療のための研究をしたりしているのが医師です。
もっとも身近な医師は臨床医といって、訪(おとず)れた患者の診察や治療、リハビリテーションなどを行います。
病院や診療所に勤務している場合と、自分で医院などを経営している場合があります。病気の原因や治療法などを研究する基礎医学研究者という医師もいます。
こちらは大学病院などに勤めていることが多いです。
医師のやりがいは
医師にとってのやりがいは、健康を害した患者さんを手助けし、根治したり回復していくことを支援(しえん)できることです。
さらに健康を取り戻(もど)すことで、患者さんの人生や心の持ち方も変わってきます。
このように多くの人の人生に関われることも医師のやりがいではないでしょうか。
人の命を守るために、病気やけがを治療したり、治療のための研究をしたりしているのが医師です。
もっとも身近な医師は臨床医といって、訪(おとず)れた患者の診察や治療、リハビリテーションなどを行います。
病院や診療所に勤務している場合と、自分で医院などを経営している場合があります。病気の原因や治療法などを研究する基礎医学研究者という医師もいます。
こちらは大学病院などに勤めていることが多いです。
医師のやりがいは
医師にとってのやりがいは、健康を害した患者さんを手助けし、根治したり回復していくことを支援(しえん)できることです。
さらに健康を取り戻(もど)すことで、患者さんの人生や心の持ち方も変わってきます。
このように多くの人の人生に関われることも医師のやりがいではないでしょうか。
医師の就職先には様々な病院がある
・病院で働く
医療機関には大きく分けて「病院」と「診療所(クリニック)」があり、入院できるベッド数で決められています。
ベッド数が20床以上ある医療機関が「病院」、19床以下が「診療所(クリニック)」となります。
入院患者がいる場合といない場合では入院患者のために夜中も常駐(じょうちゅう)する医師が必要になるなど、働き方に違(ちが)いが出てきます。
また、ベッド数が多い大きな病院では専門科が細かく分かれます。
例えば「内科」「外科」「産婦人科」「泌尿器(ひにょうき)科」「小児科」「眼科」「耳鼻科」「皮膚科」「整形外科」「精神科」などがあります。 一方小さな病院では一人の医師がさまざまな病気やケガに対応する必要があります。
・研究機関や企業(きぎょう)で働く
医療の研究をする研究医の就職先はおもに大学などの研究機関で、病気の原因や治療法などの研究をすることで医学の発展に貢献(こうけん)します。
特定の会社で社員の健康を守るために働く医師は「産業医」です。 産業医は企業の一員として従業員の健康管理を行う「専属」と企業と契約(けいやく)し職場巡視(じゅんし)や面接などを行う「嘱託(しょくたく)」に分かれます。 現在では産業医の多くは「嘱託」であり、勤務医や開業医が従来の業務のかたわら職務をになうことも少なくありません。
・その他の働き方
医療機関や研究機関以外にも医師免許を生かして働いている場合もあります。
医療分野に強いジャーナリストや大学や専門学校の教授になる医師もいます。 幅広い分野で医師の活躍の場があると考えて良いでしょう。
医療機関には大きく分けて「病院」と「診療所(クリニック)」があり、入院できるベッド数で決められています。
ベッド数が20床以上ある医療機関が「病院」、19床以下が「診療所(クリニック)」となります。
入院患者がいる場合といない場合では入院患者のために夜中も常駐(じょうちゅう)する医師が必要になるなど、働き方に違(ちが)いが出てきます。
また、ベッド数が多い大きな病院では専門科が細かく分かれます。
例えば「内科」「外科」「産婦人科」「泌尿器(ひにょうき)科」「小児科」「眼科」「耳鼻科」「皮膚科」「整形外科」「精神科」などがあります。 一方小さな病院では一人の医師がさまざまな病気やケガに対応する必要があります。
・研究機関や企業(きぎょう)で働く
医療の研究をする研究医の就職先はおもに大学などの研究機関で、病気の原因や治療法などの研究をすることで医学の発展に貢献(こうけん)します。
特定の会社で社員の健康を守るために働く医師は「産業医」です。 産業医は企業の一員として従業員の健康管理を行う「専属」と企業と契約(けいやく)し職場巡視(じゅんし)や面接などを行う「嘱託(しょくたく)」に分かれます。 現在では産業医の多くは「嘱託」であり、勤務医や開業医が従来の業務のかたわら職務をになうことも少なくありません。
・その他の働き方
医療機関や研究機関以外にも医師免許を生かして働いている場合もあります。
医療分野に強いジャーナリストや大学や専門学校の教授になる医師もいます。 幅広い分野で医師の活躍の場があると考えて良いでしょう。
医師に向いている人は向上心や情熱、指導力ある人
何よりも、人の命や健康を預かる仕事であるという使命感を持っていることが大切です。
大きな病院では24時間体制で対応するために当直勤務や休日・夜間診療などもあり、医師自身が健康で体力のあることも大切です。激務の合間に時間をつくって、新しい医学の知識や技術も学ばなければなりません。
向上心や医療分野への情熱が求められます。現場の責任者として看護師や技師などをまとめる指導力、患者を安心させられる人間としての心の温かさも重要でしょう。
大きな病院では24時間体制で対応するために当直勤務や休日・夜間診療などもあり、医師自身が健康で体力のあることも大切です。激務の合間に時間をつくって、新しい医学の知識や技術も学ばなければなりません。
向上心や医療分野への情熱が求められます。現場の責任者として看護師や技師などをまとめる指導力、患者を安心させられる人間としての心の温かさも重要でしょう。
医師の将来性 AIに負ける日が来るのか?
高度な医療技術は、今後、AIに代替(だいたい)されていくと予想されています。
AIは学習速度が人に比べて格段に速いうえ、疲(つか)れることがないので、細心の注意を要する診断分野ではすでに人間を上回っているといわれます。
一方、現在の日本では医師不足といわれます。
ですが日本の人口は減少していくので、それにともない医師や、医療のニーズも減少します。
2040年には1.8万~4.1万人の医師が余ると厚生労働省は推計しています。
そのような状況(じょうきょう)で医師に求められるのは、「病気の一つひとつを診(み)る」のではなく、「患者さんを総合的に診て、例えば病気が治らない場合でもQOL(クオリティオブライフ=毎日が充実(じゅうじつ)し、心身が満たされた生活)をなるべく高い状態で長く維持(いじ)する」医療の提供です。
「病気の一つひとつを診る」ではAIにかなわなくなる日が来るかもしれませんが、QOLの維持は患者さんに医師が寄り添(そ)うことでしか実現できないものだからです。
AIは学習速度が人に比べて格段に速いうえ、疲(つか)れることがないので、細心の注意を要する診断分野ではすでに人間を上回っているといわれます。
一方、現在の日本では医師不足といわれます。
ですが日本の人口は減少していくので、それにともない医師や、医療のニーズも減少します。
2040年には1.8万~4.1万人の医師が余ると厚生労働省は推計しています。
そのような状況(じょうきょう)で医師に求められるのは、「病気の一つひとつを診(み)る」のではなく、「患者さんを総合的に診て、例えば病気が治らない場合でもQOL(クオリティオブライフ=毎日が充実(じゅうじつ)し、心身が満たされた生活)をなるべく高い状態で長く維持(いじ)する」医療の提供です。
「病気の一つひとつを診る」ではAIにかなわなくなる日が来るかもしれませんが、QOLの維持は患者さんに医師が寄り添(そ)うことでしか実現できないものだからです。

看護師

看護師は医師と共に患者(かんじゃ)の回復に努める仕事
看護師は、医師の診察(しんさつ)や治療(ちりょう)、手術などを補助し、病人やけが人が回復できるようお世話をする仕事です。
問診や検査、点滴(てんてき)や注射、食事や排(はい)せつの補助、入浴の介助(かいじょ)、体位変換(へんかん)、カルテの記入など多くのことを行うとともに、患者やその家族の心のケアもします。
看護師の職場として多いのは病院や診療所などです。
そのほか、訪問看護ステーション、保健所、リハビリセンター、介護施設、社会福祉(しゃかいふくし)施設、保育園や学校、企業(きぎょう)の医務室などでも活やくします。以前は女性の多い職業でしたが、現在は男性の看護師も増えつつあります。
問診や検査、点滴(てんてき)や注射、食事や排(はい)せつの補助、入浴の介助(かいじょ)、体位変換(へんかん)、カルテの記入など多くのことを行うとともに、患者やその家族の心のケアもします。
看護師の職場として多いのは病院や診療所などです。
そのほか、訪問看護ステーション、保健所、リハビリセンター、介護施設、社会福祉(しゃかいふくし)施設、保育園や学校、企業(きぎょう)の医務室などでも活やくします。以前は女性の多い職業でしたが、現在は男性の看護師も増えつつあります。
看護師の働き方は?夜勤は必須(ひっす)?
大きな病院で働く場合、24時間体制であるのは医師と同じです。
1日をいくつかの時間に区切って勤務するため、夜間や休日を担当することもあります。
こうした労働は体力的に厳しいですが、手当が支給されるなど、給料は安定しているでしょう。おもに外来患者を診察する小規模な診療所においても、患者の多い日は診療時間を過ぎても診察が終わらないなど、残業はめずらしくありません。
1日をいくつかの時間に区切って勤務するため、夜間や休日を担当することもあります。
こうした労働は体力的に厳しいですが、手当が支給されるなど、給料は安定しているでしょう。おもに外来患者を診察する小規模な診療所においても、患者の多い日は診療時間を過ぎても診察が終わらないなど、残業はめずらしくありません。
看護師には向上心があってつねに学ぶ気持ちがある人に向く
緊急(きんきゅう)時にはすばやい対応や冷静な判断が求められ、緊張を強いられることも多い仕事です。
体力や我慢(がまん)強さが求められるでしょう。
医学の進歩によってより高度で専門的な知識や技術が、看護の現場でも求められるようになってきました。向上心があってつねに学ぶ気持ちをもつことが大切です。
そうした専門的な看護の力と合わせて、痛みや不安に苦しむ患者の心をいたわり、はげますなどの思いやりの心は、仕事の質を高める重要な要素となります。
・患者や家族が元気になった姿を見るのが大きなやりがい
看護師の仕事は幅が広く、どこでどのように働いているかによっても携(たずさ)わる業務は変わってきます。しかし、病気やけがで苦しんでいる人を身近で支えるという点は共通しています。
看護は高度なスキルがもとめられ、患者や家族の精神的なケアも簡単なことではありませんが、その分患者や家族から信頼(しんらい)を得て頼りにされたり、患者が元気になった姿を見たりすることには大きな喜びが感じられるでしょう。
体力や我慢(がまん)強さが求められるでしょう。
医学の進歩によってより高度で専門的な知識や技術が、看護の現場でも求められるようになってきました。向上心があってつねに学ぶ気持ちをもつことが大切です。
そうした専門的な看護の力と合わせて、痛みや不安に苦しむ患者の心をいたわり、はげますなどの思いやりの心は、仕事の質を高める重要な要素となります。
・患者や家族が元気になった姿を見るのが大きなやりがい
看護師の仕事は幅が広く、どこでどのように働いているかによっても携(たずさ)わる業務は変わってきます。しかし、病気やけがで苦しんでいる人を身近で支えるという点は共通しています。
看護は高度なスキルがもとめられ、患者や家族の精神的なケアも簡単なことではありませんが、その分患者や家族から信頼(しんらい)を得て頼りにされたり、患者が元気になった姿を見たりすることには大きな喜びが感じられるでしょう。

臨床検査技師
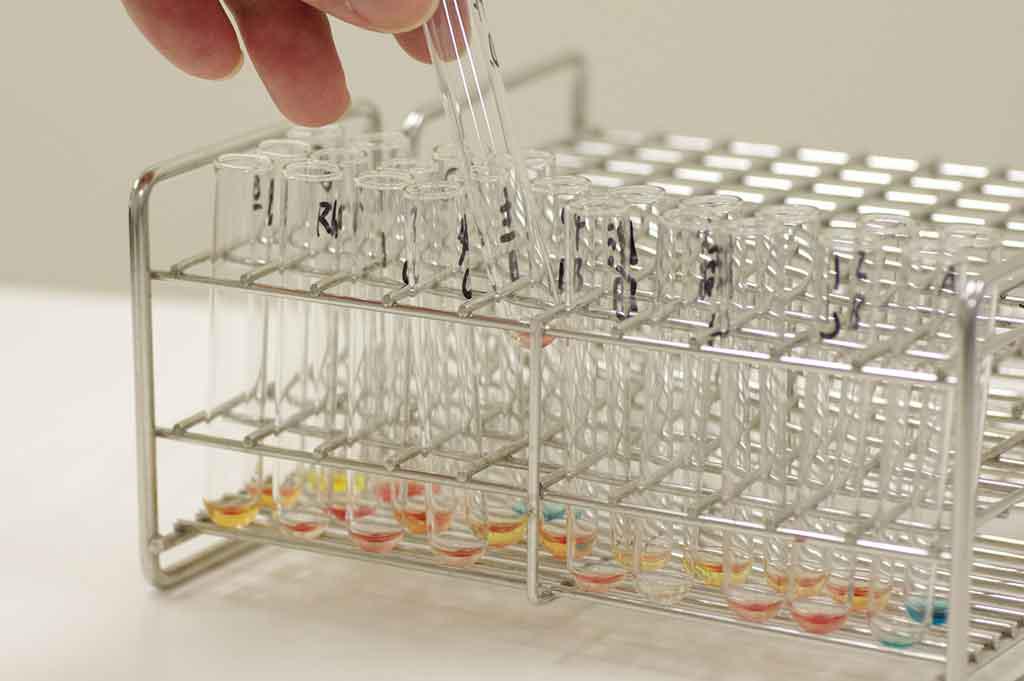
臨床検査技師の仕事内容は?
病気の診断(しんだん)や治療(ちりょう)に欠かせない、患者(かんじゃ)の体や血液、細胞(さいぼう)などを検査をする専門家です。
臨床検査技師は、患者の血液や尿(にょう)などを検査する医療技術者です。
仕事は、大きく分けて二つあります。
一つは、血液や尿などを調べて体の状態や細菌(さいきん)、ウイルスなどを確認(かくにん)したり、細胞の標本をつくってがんの有無などを調べたりする「検体検査」です。
もう一つは、心電図の検査や超音波(ちょうおんぱ)検査など、患者を直接検査することで体の状態を探(さぐ)る「生理学的検査」です。 最近は、細胞検査士(スクリーナー)や超音波検査士などのさらに専門的な認定資格があり、それぞれが能力を発揮して、チーム医療やがんなどの病気の早期発見に役立っています。
このように臨床検査技師は、病気の診断や治療に欠かせない、大変重要な役割を果たしています。
仕事は、大きく分けて二つあります。
一つは、血液や尿などを調べて体の状態や細菌(さいきん)、ウイルスなどを確認(かくにん)したり、細胞の標本をつくってがんの有無などを調べたりする「検体検査」です。
もう一つは、心電図の検査や超音波(ちょうおんぱ)検査など、患者を直接検査することで体の状態を探(さぐ)る「生理学的検査」です。 最近は、細胞検査士(スクリーナー)や超音波検査士などのさらに専門的な認定資格があり、それぞれが能力を発揮して、チーム医療やがんなどの病気の早期発見に役立っています。
このように臨床検査技師は、病気の診断や治療に欠かせない、大変重要な役割を果たしています。
臨床検査技師はどんな働き方をするの?
病院の検査室や民間企業(きぎょう)などに所属し、働きます。
臨床検査技師の主な働く場は、大学の付属病院や総合病院の検査室などです。
最近は、検査をまとめて引き受ける検査センターや企業など、民間での活躍(かつやく)の場が増えており、採用は安定していると言えます。
勤務時間はほかの医療関係の仕事と比べると規則的ですが、休日出勤や夜勤のある病院もあります。
臨床検査技師の主な働く場は、大学の付属病院や総合病院の検査室などです。
最近は、検査をまとめて引き受ける検査センターや企業など、民間での活躍(かつやく)の場が増えており、採用は安定していると言えます。
勤務時間はほかの医療関係の仕事と比べると規則的ですが、休日出勤や夜勤のある病院もあります。
臨床検査技師はどんな人に向いているの?
生物や化学などの理系分野に興味を持ち、深い知識のある人が望まれます。
患者の体や検体を通して異常を発見するのが仕事なので、観察力や判断力、慎重(しんちょう)さなども必要とされます。
なにか疑問があれば徹底的(てっていてき)に追究しようとする、粘(ねば)り強さと向上心も欠かせません。
患者と接することもあるので、思いやりや気配りのできる人柄(ひとがら)であることも大切です。
今後は予防のための検査が増えることが見込まれます。
病気の予防や早期発見のため、最近はさらに多くの検査項目が指示される傾向にあり、臨床検査技師の果たす役割はますます重要になっています。
今後も、がん検診をはじめとする生活習慣病予防のための検診など、健康な人を対象とした検査に重点がおかれていくと思われます。
患者の体や検体を通して異常を発見するのが仕事なので、観察力や判断力、慎重(しんちょう)さなども必要とされます。
なにか疑問があれば徹底的(てっていてき)に追究しようとする、粘(ねば)り強さと向上心も欠かせません。
患者と接することもあるので、思いやりや気配りのできる人柄(ひとがら)であることも大切です。
今後は予防のための検査が増えることが見込まれます。
病気の予防や早期発見のため、最近はさらに多くの検査項目が指示される傾向にあり、臨床検査技師の果たす役割はますます重要になっています。
今後も、がん検診をはじめとする生活習慣病予防のための検診など、健康な人を対象とした検査に重点がおかれていくと思われます。

理学療法士
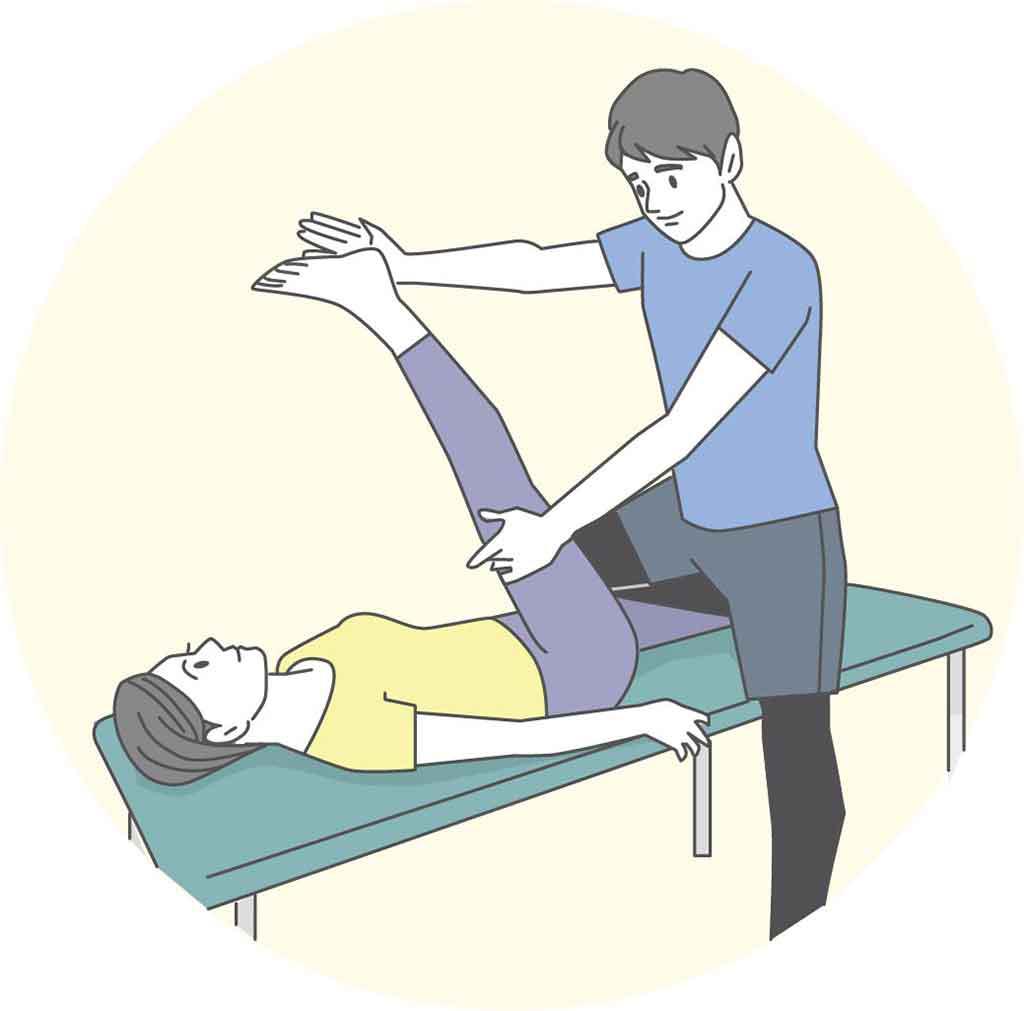
理学療法士の仕事内容は?
患者の状態に合わせて物理療法を行い、社会復帰を手助けするのが仕事です。
病気や事故などで身体が不自由になった人たちの身体機能の回復をはかり、社会に復帰する手助けをするのが理学療法士です。
理学療法士は、患者の状況に合わせて最も効果的な治療計画を立て、治療体操や運動療法、電気刺激などの物理療法を行います。
ほかの医療スタッフとも意見を交わし、統一した方針で治療を行うようにします。
リハビリテーションは、患者にとってつらい面もあるので、精神的な支えになりながら、一人ひとりの症状に合わせた指導をし、回復を助けます。
病気や事故などで身体が不自由になった人たちの身体機能の回復をはかり、社会に復帰する手助けをするのが理学療法士です。
理学療法士は、患者の状況に合わせて最も効果的な治療計画を立て、治療体操や運動療法、電気刺激などの物理療法を行います。
ほかの医療スタッフとも意見を交わし、統一した方針で治療を行うようにします。
リハビリテーションは、患者にとってつらい面もあるので、精神的な支えになりながら、一人ひとりの症状に合わせた指導をし、回復を助けます。
理学療法士はどんな働き方をするの?
資格を取った後、病院やリハビリテーション専門の施設で働きます。
主な活躍の場は、一般病院やリハビリテーション専門病院、リハビリテーションセンターなどです。
福祉施設などでもリハビリテーション設備を取り入れるところが増えており、就職状況は安定していると言えます。
勤務時間はほぼ規則的ですが、休日は交替制のところが多いようです。
主な活躍の場は、一般病院やリハビリテーション専門病院、リハビリテーションセンターなどです。
福祉施設などでもリハビリテーション設備を取り入れるところが増えており、就職状況は安定していると言えます。
勤務時間はほぼ規則的ですが、休日は交替制のところが多いようです。
理学療法士はどんな人に向いているの?
仕事をする上で、多くの知識が必要になるので、人間の身体機能に深い関心をもっていることが条件です。
また、リハビリテーションは、すぐには効果がでないことが多く、患者や家族がつらい思いをすることもあるので、思いやりや忍耐力も大切です。
患者や家族へ、治療方針や内容を的確に説明する力も求められます。
また、リハビリテーションは、すぐには効果がでないことが多く、患者や家族がつらい思いをすることもあるので、思いやりや忍耐力も大切です。
患者や家族へ、治療方針や内容を的確に説明する力も求められます。

 『将来』のこの記事もあわせて読む!
『将来』のこの記事もあわせて読む!

クラス替え 決まる前 決まった後にキミがやるべきこと
新しい学年が始まる。学校が楽しくなるのもならないのもどんなクラスになるかにかかってる!
そこで、クラス替えが決まる前のいまなら、ベストなクラスになるおまじないを! 決まった後にはどうやって過ごすかを特集したよ!

体育祭準備スタート! 準備でおさえるべきこと
GWがあければ体育祭の準備という学校もあるよね。センパイたちが知っておきたかったな~というあれこれ、ミライ科を見てるキミにだけ教えちゃおう!










